در دنیای پیچیده پزشکی، تشخیص دقیق بیماری سنگ بنای یک درمان موفق است. پزشکان از ابزارهای متعددی برای نگاه کردن به درون بدن و درک فرآیندهای بیماریزا استفاده میکنند، اما در میان تمام این ابزارها، یکی از آنها جایگاهی منحصربهفرد و حیاتی دارد: بیوپسی یا نمونهبرداری. شنیدن کلمه “بیوپسی” ممکن است برای بسیاری از افراد با نگرانی و اضطراب همراه باشد، زیرا اغلب با احتمال وجود بیماریهای جدی مانند سرطان گره خورده است. اما واقعیت این است که بیوپسی یک فرآیند تشخیصی فوقالعاده قدرتمند و در بسیاری از موارد، تنها راه رسیدن به یک پاسخ قطعی و قابل اعتماد است.
این مقاله یک راهنمای جامع است تا شما را با تمام جنبههای این فرآیند مهم آشنا کند. ما به این سوال پاسخ خواهیم داد که بیوپسی چیست، چرا و چگونه انجام میشود، چه انواعی دارد و پس از انجام آن باید منتظر چه چیزی باشید. هدف ما این است که با ارائه اطلاعات دقیق و معتبر، ابهام و ترس را با درک و آگاهی جایگزین کنیم و نشان دهیم که نمونهبرداری گامی ضروری و حیاتی در مسیر سلامتی است. این فرآیند در حقیقت استاندارد طلایی (Gold Standard) در علم پزشکی برای شناسایی ماهیت دقیق سلولها و بافتها محسوب میشود و به پزشکان اجازه میدهد تا بهترین مسیر درمانی را برای بیمار طراحی کنند.
درک مفهوم بیوپسی
هدف اصلی از انجام بیوپسی، به دست آوردن یک نمونه کوچک از بافت یا سلولهای یک ناحیه مشکوک در بدن است تا بتوان آن را زیر میکروسکوپ به دقت بررسی کرد. تصویربرداریهایی مانند سیتی اسکن، امآرآی یا سونوگرافی میتوانند وجود یک توده، ضایعه یا ناهنجاری را نشان دهند، اما قادر به تعیین ماهیت دقیق سلولهای تشکیلدهنده آن نیستند. آیا این توده خوشخیم و بیخطر است؟ آیا سرطانی و بدخیم است؟ آیا ناشی از یک فرآیند التهابی یا عفونی است؟ پاسخ قطعی به این سوالات تنها از طریق مشاهده مستقیم سلولها امکانپذیر است.
پزشکان زمانی نمونهبرداری را تجویز میکنند که به دنبال تایید یا رد یک تشخیص خاص باشند. شایعترین دلیل، بررسی یک توده یا تومور برای تعیین سرطانی بودن آن است. اما کاربردهای بیوپسی بسیار فراتر از تشخیص سرطان است. این فرآیند برای شناسایی طیف وسیعی از بیماریها از جمله بیماریهای التهابی مزمن مانند بیماری کرون در روده، بیماریهای کبدی مانند سیروز و هپاتیت، بیماریهای کلیوی، عفونتهای خاص و بیماریهای پوستی مختلف نیز به کار میرود. در واقع، هر زمان که نیاز به درک تغییرات ساختاری در سطح سلولی وجود داشته باشد، بیوپسی به عنوان یک ابزار تشخیصی ارزشمند وارد عمل میشود.
فرآیند انجام بیوپسی
نمونه بافتی که طی فرآیند بیوپسی از بدن خارج میشود، تازه آغاز سفر تشخیصی خود را شروع کرده است. این نمونه به بخش پاتولوژی ارسال میشود، جایی که یک پزشک متخصص به نام پاتولوژیست آن را دریافت میکند. پاتولوژیست، متخصصی است که در تشخیص بیماریها از طریق بررسی میکروسکوپی بافتها، سلولها و مایعات بدن تبحر دارد. میتوان او را کارآگاه دنیای پزشکی دانست که با بررسی سرنخهای سلولی، داستان پنهان در پس یک بیماری را کشف میکند.
نمونه ابتدا طی فرآیندهای پیچیدهای آمادهسازی میشود؛ آن را در مواد خاصی قرار میدهند تا حفظ شود، سپس به لایههای بسیار نازک (به ضخامت چند میکرون) برش میدهند و در نهایت با رنگهای مخصوصی آن را رنگآمیزی میکنند. این رنگآمیزی باعث میشود ساختارهای مختلف سلول مانند هسته و سیتوپلاسم زیر میکروسکوپ به وضوح قابل مشاهده باشند. پاتولوژیست با دقت این اسلایدها را بررسی کرده و به دنبال ویژگیهای غیرطبیعی در اندازه، شکل و نحوه آرایش سلولها میگردد. او میتواند تشخیص دهد که آیا سلولها خوشخیم، بدخیم یا پیشسرطانی هستند. گزارش نهایی که توسط پاتولوژیست تهیه میشود، به نام “گزارش پاتولوژی” شناخته شده و حاوی اطلاعات حیاتی برای پزشک معالج است تا بتواند برنامه درمانی بیمار را تدوین کند.
انواع بیوپسی
دنیای بیوپسی بسیار متنوع است و پزشکان بر اساس محل ناحیه مشکوک، اندازه آن، عمق قرارگیری و وضعیت کلی بیمار، مناسبترین روش را انتخاب میکنند. هیچ روش واحدی برای همه شرایط وجود ندارد. به طور کلی، میتوان انواع نمونهبرداری را به چند دسته اصلی تقسیم کرد. این دستهبندی به ما کمک میکند تا یک نقشه ذهنی روشن از رویکردهای مختلف داشته باشیم قبل از آنکه وارد جزئیات هر یک شویم. برخی از بیوپسیها کاملاً تهاجمی هستند و نیاز به جراحی دارند، در حالی که برخی دیگر با حداقل تهاجم و تنها با استفاده از یک سوزن انجام میشوند. برخی برای نمونهبرداری از سطح پوست طراحی شدهاند و برخی دیگر برای دسترسی به عمیقترین اندامهای بدن. در ادامه به تفصیل به بررسی مهمترین و شایعترین انواع بیوپسی خواهیم پرداخت.
بیوپسیهای جراحی
بیوپسیهای جراحی، همانطور که از نامشان پیداست، از طریق یک برش جراحی انجام میشوند و معمولاً تهاجمیتر از سایر روشها هستند. این روشها زمانی استفاده میشوند که توده بزرگ باشد یا در محلی قرار گرفته باشد که دسترسی به آن با سوزن دشوار است. دو نوع اصلی بیوپسی جراحی وجود دارد: بیوپسی برشی یا Incisional و بیوپسی اکسیزیونال یا Excisional. در بیوپسی برشی، جراح تنها بخشی از توده یا بافت غیرطبیعی را برمیدارد. این کار زمانی انجام میشود که توده بسیار بزرگ است و برداشتن کامل آن میتواند آسیب زیادی به بافتهای اطراف وارد کند یا زمانی که صرفاً هدف، تشخیص ماهیت توده است.
در مقابل، در بیوپسی اکسیزیونال، جراح تلاش میکند تا کل توده یا ضایعه مشکوک را به همراه مقداری از بافت سالم اطراف آن (که به آن حاشیه سالم گفته میشود) به طور کامل خارج کند. این روش هم جنبه تشخیصی و هم جنبه درمانی دارد، زیرا با برداشتن کامل توده خوشخیم یا یک سرطان در مراحل اولیه، ممکن است بیمار به درمان دیگری نیاز نداشته باشد.
بیوپسی سوزنی (Needle Biopsy)
بیوپسی سوزنی یک دسته بزرگ و پرکاربرد از نمونهبرداریهاست که با استفاده از یک سوزن برای خارج کردن نمونه از بدن انجام میشود. مزیت بزرگ این روش، حداقل تهاجمی بودن آن است؛ یعنی نیاز به برش جراحی بزرگ ندارد و معمولاً با بیحسی موضعی و به صورت سرپایی قابل انجام است. این روشها به خصوص برای نمونهبرداری از تودههایی که از روی پوست قابل لمس هستند یا با کمک تصویربرداری قابل مشاهدهاند، بسیار مناسب هستند. تفاوت اصلی بین انواع مختلف بیوپسی سوزنی، در ضخامت سوزن و نوع نمونهای است که برداشته میشود. در ادامه به معرفی سه زیرمجموعه اصلی این روش میپردازیم که هر یک کاربردهای خاص خود را دارند.
آسپیراسیون با سوزن نازک (FNA)
آسپیراسیون با سوزن نازک یا Fine-Needle Aspiration (FNA)، همانطور که از نامش پیداست، از یک سوزن بسیار نازک و بلند، مشابه سوزنی که برای خونگیری استفاده میشود، برای نمونهبرداری بهره میبرد. در این روش، پزشک سوزن را وارد توده کرده و با ایجاد مکش (آسپیراسیون)، تعدادی سلول و مقداری مایع را به داخل سرنگ میکشد. FNA یک روش بسیار سریع، ایمن و کمدرد است و اغلب برای بررسی گرههای تیروئید، تودههای پستانی (به خصوص کیستها) و غدد لنفاوی بزرگ شده به کار میرود. از آنجایی که در این روش تنها مجموعهای از سلولها و نه یک قطعه کامل از بافت برداشته میشود، معماری و ساختار بافت حفظ نمیگردد. این موضوع گاهی اوقات تشخیص را برای پاتولوژیست دشوارتر میکند، اما در بسیاری از موارد برای یک تشخیص اولیه کافی است.
بیوپسی با سوزن مرکزی (Core Needle Biopsy)
بیوپسی با سوزن مرکزی یا Core Needle Biopsy (CNB) یک پله فراتر از FNA است. در این روش از یک سوزن توخالی و ضخیمتر استفاده میشود که به پزشک اجازه میدهد یک یا چند نمونه استوانهای کوچک از بافت (به شکل یک مغز مداد) را از توده خارج کند. مزیت بزرگ CNB این است که برخلاف FNA، ساختار و معماری بافت را حفظ میکند. این امر به پاتولوژیست اجازه میدهد تا نه تنها شکل سلولها، بلکه نحوه قرارگیری آنها در کنار یکدیگر را نیز بررسی کند که برای تشخیص دقیقتر، به خصوص در سرطان پستان و پروستات، بسیار حیاتی است. این روش معمولاً تحت بیحسی موضعی انجام میشود و ممکن است پس از آن بیمار کمی احساس درد یا کبودی در محل داشته باشد.
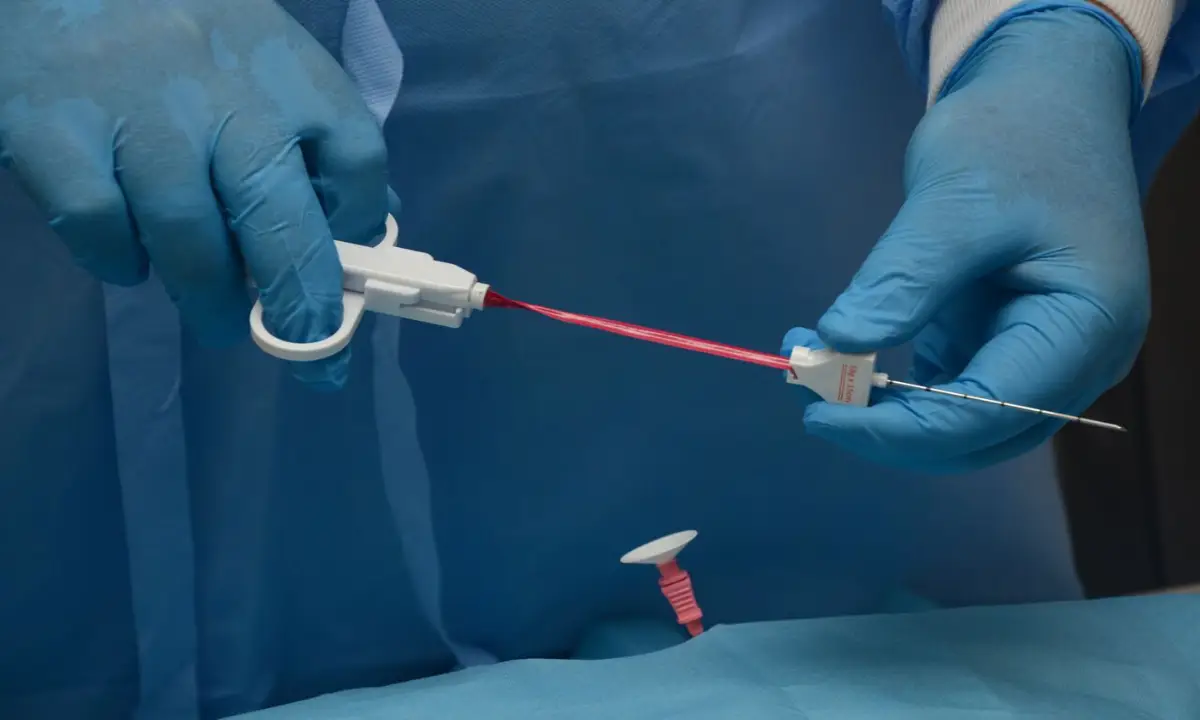
بیوپسی با کمک خلاء (Vacuum-Assisted)
بیوپسی با کمک خلاء (VAB) یک نسخه پیشرفتهتر از بیوپسی با سوزن مرکزی است. در این تکنیک، یک سوزن مخصوص وارد بافت میشود که به یک دستگاه مکش (خلاء) متصل است. این دستگاه به آرامی بافت را به داخل سوزن میکشد و یک تیغه چرخان، نمونه را برش میدهد. مزیت این روش آن است که با یک بار قرار دادن سوزن در محل، میتوان چندین نمونه از جهات مختلف برداشت. این قابلیت باعث میشود حجم نمونه بیشتری به دست آید و دقت تشخیصی، به خصوص برای بررسی رسوبات کلسیمی کوچک (میکروکلسیفیکاسیونها) در پستان، افزایش یابد. این روش نیز با بیحسی موضعی انجام میشود و یک جایگزین کمتهاجمی برای بیوپسی جراحی در بسیاری از موارد است.
بیوپسی آندوسکوپیک
برای نمونهبرداری از اندامهای داخلی مانند دستگاه گوارش (مری، معده، روده) یا دستگاه تنفسی (نای و ریهها)، پزشکان از روش بیوپسی آندوسکوپیک استفاده میکنند. در این روش، یک لوله نازک و انعطافپذیر به نام آندوسکوپ که مجهز به دوربین و منبع نور است، از طریق مجاری طبیعی بدن (مانند دهان یا مقعد) وارد بدن میشود. پزشک با مشاهده تصاویر زنده بر روی مانیتور، میتواند دیواره داخلی اندامها را به دقت بررسی کند و در صورت مشاهده هرگونه ناحیه مشکوک (مانند زخم، پولیپ یا تومور)، ابزارهای کوچکی را از طریق کانال آندوسکوپ عبور داده و قطعات کوچکی از بافت را برای بررسی پاتولوژی بردارد. کولونوسکوپی و گاستروسکوپی دو مثال شایع از روشهایی هستند که در طی آنها بیوپسی آندوسکوپیک انجام میشود.
بیوپسی مغز استخوان
مغز استخوان، بافت نرم و اسفنجی داخل استخوانها، مسئول تولید سلولهای خونی بدن (گلبولهای قرمز، گلبولهای سفید و پلاکتها) است. زمانی که پزشک به وجود اختلالات خونی مانند انواع سرطان خون (لوسمی، لنفوم) یا کمخونیهای شدید مشکوک میشود، بیوپسی مغز استخوان را تجویز میکند. این فرآیند معمولاً از قسمت پشتی استخوان لگن (استخوان ایلیاک) انجام میشود. این عمل شامل دو بخش است: آسپیراسیون مغز استخوان که در آن نمونهای مایع از مغز استخوان کشیده میشود، و بیوپسی مغز استخوان که در آن یک قطعه کوچک و استوانهای از بافت جامد مغز استخوان برداشته میشود. این دو نمونه اطلاعات کاملی در مورد سلامت و عملکرد کارخانه خونسازی بدن در اختیار پزشک قرار میدهند.
بیوپسی پوست
پوست بزرگترین اندام بدن است و طیف وسیعی از بیماریها میتواند آن را تحت تاثیر قرار دهد. بیوپسی پوست یک روش بسیار رایج برای تشخیص بیماریهای پوستی، از اگزما و عفونتها گرفته تا خالهای مشکوک و سرطان پوست است. سه روش اصلی برای نمونهبرداری از پوست وجود دارد. در بیوپسی شیو (Shave Biopsy)، پزشک با استفاده از یک تیغ جراحی، لایههای سطحی پوست را میتراشد. این روش برای ضایعاتی که در سطح پوست قرار دارند مناسب است. در بیوپسی پانچ (Punch Biopsy)، از یک ابزار دایرهای و توخالی شبیه به یک قالب شیرینیپزی کوچک استفاده میشود تا یک نمونه استوانهای از تمام لایههای پوست (اپیدرم، درم و چربی زیرپوستی) برداشته شود. در نهایت، بیوپسی اکسیزیونال پوست مشابه نمونه جراحی آن است که در آن کل ضایعه به همراه حاشیه سالم برداشته میشود و معمولاً برای خالهای مشکوک به ملانوما (خطرناکترین نوع سرطان پوست) به کار میرود.
بیوپسی مایع (Liquid Biopsy)
بیوپسی مایع یک حوزه نوظهور و انقلابی در زمینه تشخیص و مدیریت سرطان است. برخلاف بیوپسیهای سنتی که نیازمند برداشتن بافت جامد هستند، بیوپسی مایع از طریق یک آزمایش خون ساده انجام میشود. ایده اصلی این است که تومورهای سرطانی قطعات کوچکی از DNA خود (ctDNA) یا سلولهای کامل (سلولهای توموری در گردش) را در جریان خون آزاد میکنند. بیوپسی مایع با استفاده از تکنولوژیهای بسیار حساس، این نشانگرها را در خون بیمار شناسایی و تجزیه و تحلیل میکند.
این روش بسیار کمتهاجمی است و میتواند برای تشخیص زودهنگام سرطان، پایش پاسخ به درمان و شناسایی جهشهای ژنتیکی تومور برای انتخاب درمانهای هدفمند مورد استفاده قرار گیرد. اگرچه این تکنولوژی هنوز در حال تکامل است، اما نویدبخش آیندهای است که در آن تشخیص و پیگیری سرطان بسیار سادهتر و کارآمدتر خواهد بود.
آمادگی برای بیوپسی
آمادگی برای بیوپسی به نوع نمونهبرداری و محلی که قرار است از آن نمونه گرفته شود بستگی دارد. پزشک یا پرستار دستورالعملهای دقیقی را قبل از عمل در اختیار شما قرار خواهند داد. با این حال، برخی از توصیههای عمومی وجود دارد که در بسیاری از موارد مشترک است. یکی از مهمترین موارد، اطلاعرسانی به پزشک در مورد تمام داروهایی است که مصرف میکنید، به خصوص داروهای رقیقکننده خون مانند آسپرین، وارفارین یا کلوپیدوگرل. ممکن است از شما خواسته شود مصرف این داروها را چند روز قبل از بیوپسی متوقف کنید تا خطر خونریزی کاهش یابد.
همچنین، حتماً پزشک را در جریان هرگونه آلرژی، به خصوص حساسیت به داروهای بیحسی یا مواد حاجب، قرار دهید. برای برخی از بیوپسیها، به ویژه آنهایی که با آرامبخشی یا بیهوشی عمومی انجام میشوند، لازم است چند ساعت قبل از عمل ناشتا باشید (یعنی از خوردن و آشامیدن پرهیز کنید). همیشه سوالات و نگرانیهای خود را با تیم درمانی در میان بگذارید؛ داشتن اطلاعات کافی به کاهش استرس شما کمک شایانی میکند.
مراحل انجام یک بیوپسی چگونه است؟
اگرچه جزئیات فرآیند بیوپسی بسته به نوع آن متفاوت است، اما اکثر آنها از یک الگوی کلی پیروی میکنند. فرآیند معمولاً با تعیین محل دقیق نمونهبرداری آغاز میشود. این کار ممکن است از طریق لمس فیزیکی یا با استفاده از روشهای تصویربرداری انجام شود. سپس، پوست روی ناحیه مورد نظر با یک ماده ضدعفونیکننده تمیز میشود تا خطر عفونت به حداقل برسد. مرحله بعدی، بیحس کردن محل است. برای اکثر بیوپسیهای سوزنی و پوستی، از بیحسی موضعی استفاده میشود؛ یعنی یک داروی بیحسکننده مستقیماً به پوست و بافتهای زیرین تزریق میشود تا شما در حین عمل دردی احساس نکنید.
ممکن است در لحظه تزریق کمی احساس سوزش داشته باشید که به سرعت برطرف میشود. پس از بیحس شدن کامل ناحیه، پزشک اقدام به نمونهبرداری میکند. در بیوپسیهای هدایتشده، پزشک به طور همزمان از سونوگرافی یا سیتی اسکن برای مشاهده سوزن و هدایت آن به سمت هدف استفاده میکند. پس از برداشتن نمونه کافی، سوزن یا ابزار خارج شده و محل با یک پانسمان ساده پوشانده میشود. کل فرآیند ممکن است از چند دقیقه تا حدود یک ساعت به طول انجامد.
نقش تصویربرداری در بیوپسیهای هدایتشده
برای تودههایی که در عمق بدن قرار دارند و به راحتی قابل لمس نیستند، استفاده از تکنیکهای تصویربرداری برای هدایت دقیق سوزن بیوپسی امری ضروری است. این روش که به آن بیوپسی هدایتشده با تصویر (Image-Guided Biopsy) گفته میشود، دقت و ایمنی فرآیند را به شدت افزایش میدهد. سونوگرافی یکی از رایجترین روشهاست که با استفاده از امواج صوتی، تصاویری زنده از اندامها و تودهها ایجاد میکند و به پزشک اجازه میدهد مسیر سوزن را به صورت همزمان روی مانیتور ببیند.
سیتی اسکن (CT Scan) با استفاده از اشعه ایکس، تصاویر مقطعی دقیقی از بدن ارائه میدهد و برای هدایت بیوپسی از اندامهایی مانند ریه یا کبد بسیار مفید است. امآرآی (MRI) نیز که از میدانهای مغناطیسی قوی استفاده میکند، میتواند تصاویر بسیار واضحی از بافتهای نرم مانند پستان یا مغز فراهم کند و در موارد خاص برای هدایت بیوپسی به کار رود. این تکنولوژیها تضمین میکنند که نمونه دقیقاً از محل مشکوک برداشته شود و به بافتهای سالم اطراف آسیبی وارد نشود.
دوران نقاهت و مراقبتهای پس از بیوپسی
دوران نقاهت پس از بیوپسی معمولاً کوتاه و ساده است. از آنجایی که اکثر نمونهبرداریها کمتهاجمی هستند، شما میتوانید بلافاصله پس از عمل به فعالیتهای روزمره خود بازگردید. با این حال، ممکن است از شما خواسته شود برای ۲۴ تا ۴۸ ساعت از انجام فعالیتهای سنگین یا ورزش خودداری کنید. احساس کمی درد، کبودی یا ناراحتی در محل نمونهبرداری طبیعی است و معمولاً با مصرف مسکنهای بدون نسخه مانند استامینوفن قابل کنترل است.
بهتر است از مصرف داروهایی مانند آسپرین یا ایبوپروفن که میتوانند خطر خونریزی را افزایش دهند، خودداری کنید مگر اینکه پزشک شما دستور دیگری داده باشد. مهم است که محل پانسمان را برای مدت زمانی که پزشک توصیه کرده (معمولاً ۲۴ ساعت) خشک و تمیز نگه دارید. حتماً به علائم هشدار توجه کنید. در صورت مشاهده خونریزی شدید، تب، افزایش قرمزی، تورم یا ترشح چرکی از محل نمونهبرداری، فوراً با پزشک خود تماس بگیرید، زیرا این موارد میتوانند نشانههای عفونت یا عوارض دیگر باشند.
آیا بیوپسی خطرناک است؟ بررسی عوارض و خطرات احتمالی
یکی از بزرگترین نگرانیهای بیماران در مورد بیوپسی، خطرات و عوارض احتمالی آن است. باید تاکید کرد که بیوپسی به طور کلی یک فرآیند پزشکی بسیار ایمن در نظر گرفته میشود و میلیونها بار در سال در سراسر جهان با موفقیت انجام میشود. عوارض جدی در این فرآیند بسیار نادر هستند. شایعترین عوارض معمولاً خفیف و قابل مدیریت هستند و شامل درد، خونریزی جزئی، کبودی و ایجاد یک اسکار یا جای زخم کوچک در محل نمونهبرداری میشوند.
خطر عفونت نیز وجود دارد، اما با تمیز کردن مناسب پوست قبل از عمل و مراقبتهای صحیح پس از آن، این خطر به حداقل میرسد. در موارد بسیار نادر، به خصوص در بیوپسی از اندامهای داخلی، ممکن است به ساختارهای مجاور مانند ریه یا روده آسیب وارد شود، اما با استفاده از روشهای هدایتشده با تصویر، این خطر نیز به شدت کاهش یافته است. پزشک شما قبل از انجام بیوپسی، تمام خطرات و مزایای احتمالی را با شما در میان خواهد گذاشت تا بتوانید با آگاهی کامل تصمیمگیری کنید.
تفسیر نتایج بیوپسی
پس از انجام بیوپسی، نمونه برای تحلیل به آزمایشگاه پاتولوژی فرستاده میشود و شما باید منتظر نتایج بمانید. گزارش پاتولوژی که توسط پاتولوژیست تهیه میشود، حاوی اطلاعات بسیار مهمی است که به زبان تخصصی پزشکی نوشته شده است. پزشک معالج شما این گزارش را برایتان تفسیر خواهد کرد. به طور کلی، نتایج میتوانند در چند دسته اصلی قرار بگیرند. نتیجه نرمال یا طبیعی به این معناست که هیچ سلول غیرطبیعی یا بیماری خاصی در نمونه مشاهده نشده است.
نتیجه خوشخیم (Benign) به این معناست که یک توده یا رشد غیرطبیعی وجود دارد، اما سرطانی نیست، رشد تهاجمی ندارد و به سایر نقاط بدن گسترش پیدا نمیکند. نتیجه بدخیم (Malignant) به معنای وجود سرطان است. در این حالت، گزارش پاتولوژی اطلاعات بیشتری در مورد نوع سرطان و درجه تهاجمی بودن آن (Grade) ارائه میدهد. گاهی اوقات نتیجه پیشسرطانی (Precancerous) یا آتیپیکال (Atypical) گزارش میشود که به معنای وجود سلولهایی است که غیرطبیعی هستند و پتانسیل تبدیل شدن به سرطان را در آینده دارند. این وضعیت نیازمند پیگیری دقیق یا درمان پیشگیرانه است.
جواب بیوپسی چقدر طول میکشد؟
یکی از سوالات پرتکرار بیماران این است که چه مدت باید برای دریافت نتایج بیوپسی منتظر بمانند. زمان آماده شدن جواب به عوامل مختلفی بستگی دارد، از جمله نوع بیوپسی، پیچیدگی تحلیل مورد نیاز و حجم کاری آزمایشگاه پاتولوژی. برای نمونههای ساده، مانند بیوپسی پوست، ممکن است نتایج ظرف ۲ تا ۳ روز آماده شوند. اما برای نمونههای پیچیدهتر که نیاز به رنگآمیزیهای خاص یا آزمایشهای تکمیلی دارند، این فرآیند ممکن است یک تا دو هفته یا حتی بیشتر به طول انجامد. این انتظار میتواند دورانی پر از استرس باشد، اما مهم است بدانید که این زمان برای انجام یک تحلیل دقیق و ارائه یک تشخیص صحیح ضروری است.
نمونهبرداری از اندامهای مختلف بدن
کاربرد بیوپسی محدود به یک اندام خاص نیست و تقریباً از هر بخشی از بدن میتوان نمونهبرداری کرد. در ادامه به طور خلاصه به چند مورد از شایعترین بیوپسیها که بر روی اندامهای خاص انجام میشوند، اشاره میکنیم.
بیوپسی پستان
زمانی که در ماموگرافی، سونوگرافی یا معاینه فیزیکی یک توده مشکوک یا ناهنجاری در پستان یافت میشود، بیوپسی پستان برای تعیین ماهیت آن ضروری است. رایجترین روش برای این کار، بیوپسی با سوزن مرکزی (Core Needle Biopsy) است که اغلب تحت هدایت سونوگرافی یا ماموگرافی (بیوپسی استریوتاکتیک) انجام میشود. این روش دقت بسیار بالایی در تشخیص سرطان پستان دارد.
بیوپسی پروستات
بیوپسی پروستات معمولاً زمانی توصیه میشود که سطح آنتیژن اختصاصی پروستات (PSA) در خون بالا باشد یا پزشک در معاینه رکتال، یک ناحیه سفت یا مشکوک در غده پروستات لمس کند. این بیوپسی اغلب تحت هدایت سونوگرافی ترانسرکتال (از طریق مقعد) انجام میشود و طی آن چندین نمونه سوزنی از نواحی مختلف پروستات برداشته میشود تا احتمال یافتن سلولهای سرطانی افزایش یابد.
بیوپسی کبد
بیوپسی کبد برای تشخیص و ارزیابی شدت بیماریهای کبدی مانند هپاتیت ویروسی، بیماری کبد چرب، سیروز و سرطان کبد به کار میرود. این نمونهبرداری معمولاً به صورت جلدی (از روی پوست) و با استفاده از یک سوزن بلند که بین دندهها وارد کبد میشود، انجام میگیرد. اغلب از سونوگرافی برای هدایت دقیق سوزن استفاده میشود.
بیوپسی ریه
برای تشخیص ماهیت یک گره یا توده مشکوک در ریه که در سیتی اسکن یا عکس قفسه سینه دیده شده، بیوپسی ریه انجام میشود. روشهای مختلفی برای این کار وجود دارد، از جمله برونکوسکوپی (ورود لوله از طریق نای)، بیوپسی سوزنی از روی قفسه سینه (تحت هدایت سیتی اسکن) و یا روشهای جراحی.
بیوپسی کلیه
زمانی که فرد دچار نارسایی کلیوی با علت نامشخص، وجود خون یا پروتئین زیاد در ادرار میشود، پزشک ممکن است بیوپسی کلیه را برای تشخیص بیماریهای خاص کلیوی (مانند بیماریهای گلومرولی) تجویز کند. این نمونهبرداری نیز معمولاً با یک سوزن از طریق پوست کمر و تحت هدایت سونوگرافی یا سیتی اسکن انجام میشود.
بیوپسی، گامی حیاتی در مسیر تشخیص و درمان
بیوپسی یا نمونهبرداری، علیرغم دلهرهای که ممکن است در ابتدا ایجاد کند، یکی از قدرتمندترین و ضروریترین ابزارهای تشخیصی در پزشکی مدرن است. این فرآیند پلی است که میان شک و یقین، و میان تشخیص اولیه و برنامه درمانی قطعی، ارتباط برقرار میکند. از طریق یک نمونه کوچک بافتی، دنیایی از اطلاعات در مورد وضعیت سلولهای بدن به دست میآید که راه را برای تصمیمگیریهای حیاتی پزشکی هموار میسازد.
درک انواع مختلف بیوپسی، مراحل انجام آن و معنای نتایج میتواند به کاهش اضطراب و توانمندسازی بیماران در مسیر درمانیشان کمک کند. به یاد داشته باشید که انجام بیوپسی به معنای وجود قطعی یک بیماری خطرناک نیست؛ بلکه گامی شجاعانه و هوشمندانه برای به دست آوردن اطلاعات دقیق و برداشتن بهترین قدم بعدی به سوی سلامتی است. این فرآیند، در نهایت، یک سرمایهگذاری حیاتی برای ارزشمندترین دارایی شما، یعنی سلامتتان، محسوب میشود.

